Abstract
Contexte: Lorsque les patients et les médecins parlent la même langue, cela peut améliorer la qualité et la sécurité des soins. Nous avons voulu vérifier si la concordance linguistique patient–médecin est associée à des résultats en milieu hospitalier et posthospitaliers chez les bénéficiaires de soins à domicile qui doivent être hospitalisés.
Méthodes: Nous avons procédé à une étude de population auprès d’une cohorte rétrospective de 189 690 bénéficiaires de soins à domicile qui ont été admis à l’hôpital en Ontario, au Canada, entre 2010 et 2018. Nous avons défini la langue des patients (obtenue à partir des évaluations pour les soins à domicile) comme anglaise (anglophones), française (francophones) ou autre (allophones). Nous avons obtenu la langue des médecins auprès de l’Ordre des médecins et chirurgiens de l’Ontario. Nous avons déterminé que les hospitalisations se déroulaient dans un milieu de concordance linguistique lorsque les patients recevaient plus de 50 % de leurs soins de la part de médecins s’exprimant dans la même langue qu’eux (langue principale). Nous avons défini les paramètres en milieu hospitalier (événements indésirables, durée du séjour, décès) et posthospitaliers (consultations aux services des urgences, réadmissions hospitalières, décès dans les 30 jours suivant le congé). Nous avons utilisé des analyses de régression logistique pour estimer la moyenne ajustée et le rapport des cotes (RC) ajusté de chaque paramètre, stratifié en fonction de la langue des patients pour évaluer l’impact des soins linguistiquement concordants dans chaque groupe linguistique.
Résultats: Les patients allophones qui ont reçu des soins linguistiquement concordants plutôt que discordants présentaient un risque moindre d’événements indésirables (RC ajusté 0,25, intervalle de confiance [IC] de 95 % 0,15–0,43) et de décès en milieu hospitalier (RC ajusté 0,44, IC de 95 % 0,29–0,66), et leurs séjours ont été moins longs (moyenne ajustée 0,74, IC de 95 % 0,66–0,83). Les résultats ont été similaires pour les patients francophones, quoiqu’à un degré moindre. La concordance ou la discordance linguistique des hospitalisations n’a pas été associée à des différences significatives sur le plan des paramètres posthospitaliers.
Interprétation: Les patients ayant reçu la majeure partie de leurs soins de médecins s’exprimant dans la même langue qu’eux (langue principale) ont eu de meilleurs résultats en milieu hospitalier, ce qui suggère que les disparités entre les groupes linguistiques pourraient être atténuées en offrant aux patients des soins linguistiquement concordants.
De plus en plus de Canadiens et de Canadiennes (plus de 6,1 millions en 2016) sont exposés à la difficulté de vivre dans un milieu où une majorité des gens ne s’exprime pas dans leur langue maternelle, et où cette langue n’est pas reconnue comme une langue officielle par leur province ou leur territoire1,2. Ce sont les minorités linguistiques, qui incluent les francophones hors Québec, les anglophones vivant au Québec et toute la population résidant au Canada dont la langue maternelle est une autre langue que l’anglais ou le français (allophone). De nombreuses études ont montré qu’en Amérique du Nord, pour les personnes qui ont une maîtrise limitée de l’anglais, les soins de santé sont en général plus difficiles d’accès et leur qualité et leur sécurité sont moindres, ce qui va de pair avec un risque plus élevé d’événements indésirables et une utilisation accrue des ressources de santé3–8. Malgré ces observations, peu d’auteurs ont mesuré l’incidence de la concordance linguistique patient–professionnel, lorsque patients et professionnels de la santé parlent la même langue9. Aux États-Unis, des études ont montré que les patients asthmatiques dont les soins primaires sont prodigués en situation de concordance linguistique sont moins susceptibles d’oublier de prendre leurs médicaments, de manquer leurs rendez-vous ou de consulter aux services des urgences10. Les patients diabétiques qui reçoivent des soins en concordance linguistique ont une meilleure maîtrise de leur glycémie et de leur taux de lipoprotéines de basse densité11,12 et participent mieux aux programmes de soins des pieds diabétiques13. Même si la langue du patient est généralement considérée comme un facteur de risque non modifiable, la discordance linguistique représente une variable potentiellement modifiable qui pourrait être la cible d’interventions (p. ex., orienter les patients vers des professionnels qui connaissent leur langue première).
Les patients fragiles sont plus susceptibles d’éprouver des problèmes de communication et d’obtenir de moins bons résultats sur le plan de la santé comparativement à la population générale; la concordance linguistique pourrait donc avoir une importance particulière chez cette population de patients14,15. Le risque de préjudices chez les patients âgés fragiles a été attribué à la complexité de leurs problèmes de santé et à la multimorbidité16–18; par contre, étant donné que les obstacles à la communication augmentent aussi avec l’âge, les patients âgés pourraient aussi être à risque en raison d’une piètre qualité de la communication patient–professionnel19. La plupart des études sur la concordance linguistique se sont limitées au contexte des soins primaires. Nous connaissons 2 études réalisées dans un contexte de soins aigus, l’une montrant que les francophones de l’Ontario étaient moins susceptibles de subir des préjudices lorsqu’ils étaient traités dans des hôpitaux que la loi obligeait à fournir des services en français20,21.
Nous avons voulu comparer le risque de complications nosocomiales chez les patients fragiles vivant en Ontario, au Canada, après une stratification selon la langue des patients et selon la concordance ou la discordance linguistique patient–médecin. Selon notre hypothèse, les patients recevant des soins en concordance linguistique auraient de meilleurs résultats que ceux qui reçoivent des soins en discordance linguistique.
Méthodes
Le Canada compte environ 36 millions d’habitants, dont 58,1 % et 21,5 % respectivement déclarent avoir l’anglais ou le français comme langue première2. Depuis l’adoption de la Loi sur les langues officielles en 1969, l’anglais et le français ont été reconnus comme langues officielles du pays par le gouvernement fédéral22. Toutefois, 1 seule province (le Nouveau-Brunswick) reconnaît l’anglais et le français comme langues officielles; les autres provinces et territoires sont unilingues. Par conséquent, on observe une importante hétérogénéité linguistique au Canada. La diversité linguistique est particulièrement prononcée en Ontario (province canadienne la plus populeuse), où 33,1 % de la population déclare avoir comme langue première une autre langue que l’anglais, qui est la langue officielle de la province2. Même si le français n’est pas reconnu en tant que langue officielle en Ontario, la Loi sur les services en français exige que certaines agences gouvernementales offrent tous leurs services en anglais et en français; cela inclut 12 hôpitaux, dont 4 se situent dans la région de Champlain et 8 dans le nord de l’Ontario23.
Conception de l’étude et population
Nous avons procédé à une étude de cohorte rétrospective sur la population de l’Ontario, au Canada. Notre cohorte de départ était constituée de toute la population résidente admissible à des services de soins à domicile à long terme du régime public, entre le 1er avril 2010 et le 31 mars 2018 présentant 2 comorbidités ou plus et admis dans un hôpital au cours de l’année suivant leur première évaluation pour les soins à domicile (évaluation de référence). Nous avons exclu la population résidente qui avait moins de 18 ans ou plus de 105 ans au moment de l’évaluation de référence, ceux qui n’étaient pas admissibles au régime d’assurance-maladie de l’Ontario (RAMO) à un moment ou l’autre durant la période de l’étude et ceux pour lesquels il manquait des données relatives à l’âge ou au sexe. Dans cette cohorte, nous avons identifié les personnes ayant eu une première hospitalisation au cours de la période de l’étude.
Sources des données
Nous avons utilisé les bases de données administratives de l’Institut de recherche en services de santé (ICES), une organisation indépendante à but non lucratif dont le statut au sens de la Loi sur la protection des renseignements personnels sur la santé de l’Ontario lui permet d’obtenir et d’analyser sans consentement des renseignements médicaux et des données démographiques, si l’objectif est d’évaluer ou d’améliorer le système de santé. Nous avons couplé l’Instrument d’évaluation de la population résidente – services à domicile (RAI-HC, pour Resident Assessment Instrument–Home Care), un formulaire de collecte de données standardisé pour les évaluations des soins à domicile du régime public, qui inclut la langue parlée par le patient ou la patiente24, avec plusieurs bases de données administratives utilisant des identifiants anonymisés à codes uniques. L’Ordre des médecins et chirurgiens de l’Ontario (OMCO) maintient une base de données comportant des renseignements démographiques sur tous les médecins ontariens, et les dossiers de la base de données du RAMO enregistrent toutes les données de facturation des médecins. La Base de données sur les congés des patients et le Système national d’information sur les soins ambulatoires compilent des données sur les hospitalisations dans des centres de soins aigus et les visites de soins à domicile, respectivement. La Base de données sur les résidents permanents, du ministère Immigration, Réfugiés et Citoyenneté Canada (IRCC) identifie les personnes immigrantes qui ont reçu leur citoyenneté ou leur résidence permanente après 198525. Finalement, la Base de données sur les personnes inscrites au régime d’assurance-santé de l’Ontario fournit l’âge, le sexe et le code postal de la population résidente ontarienne; nous avons couplé le code postal de chaque personne résidente avec les données du recensement de 2016 de Statistique Canada pour obtenir le quintile de revenu des quartiers, et le milieu de vie urbain ou rural. Nous avons recensé les maladies chroniques à l’aide d’algorithmes validés par l’ICES et appliqués à des études antérieures (annexe 1, disponible en anglais au www.cmaj.ca/lookup/doi/10.1503/cmaj.212155/tab-related-content).
Exposition
Nous avons obtenu la langue des patients à partir de la base de données du RAI-HC. Durant ces évaluations, les intervieweurs ont déterminé la langue première des bénéficiaires de soins à domicile en écoutant, en observant et, au besoin, en demandant aux patients de spécifier leur langue première. Nous avons préalablement validé la variable langue en la comparant à la langue autodéclarée lors de l’Enquête sur la santé dans les collectivités canadiennes; nous avons vérifié la concordance avec le coefficient κ de Cohen26; elle s’est révélée substantielle (κ = 0,76) (Batista et coll., Institut du Savoir Monfort: données non publiées, 2020).
Aux fins de l’étude, les anglophones et les francophones étaient les personnes résidentes dont la langue première était l’anglais et le français, respectivement. Les autres langues ont été regroupées en dialectes mutuellement intelligibles (c.-a-d., langues différentes de la langue première, mais facilement intelligible même aux non-locuteurs)27–29. Nous avons retenu les 10 langues les plus souvent parlées dans notre cohorte. Aux fins de l’étude, les allophones étaient les résidents dont la langue première était incluse dans l’un de ces 10 groupes.
Ensuite, nous avons obtenu la langue des médecins à partir de la base de données de l’OMCO. Tous les médecins de l’Ontario sont invités à indiquer les langues qu’ils parlent quand ils s’inscrivent à l’OMCO. Nous avons identifié les médecins se disant de langue anglaise, française ou de l’un ou l’autre des 10 groupes linguistiques identifiés dans notre cohorte de patients. Étant donné que tous les médecins ontariens doivent parler l’anglais, on considère que les patients anglophones sont traités dans un contexte de concordance linguistique. Une description complète de la classification des langues des patients et des médecins est présentée à l’annexe 2, disponible en anglais au www.cmaj.ca/lookup/doi/10.1503/cmaj.212155/tab-related-content.
Pour chaque première hospitalisation, nous avons identifié tous les médecins ayant soigné les patients durant cette admission à l’aide des données de facturation de la base de données du RAMO. Nous avons défini les soins prodigués par les médecins comme linguistiquement concordants si le patient et le médecin parlaient une langue mutuellement intelligible27–29 et défini tous les autres soins médicaux comme linguistiquement discordants. Nous avons ensuite déterminé la concordance linguistique de l’hospitalisation entière en calculant la moyenne pondérée de tous les soins prodigués par les médecins en tenant compte du nombre de jours de soins fournis par chaque médecin entre l’admission et le congé. En d’autres mots, pour chaque patient, nous avons pris le nombre total de jours de soins prodigués par des médecins s’exprimant dans la même langue qu’eux (langue première) et nous les avons divisés par le nombre total de journées de soins prodigués par tous les médecins (indépendamment de la langue). Ainsi, les médecins les ayant soignés pendant le plus grand nombre de jours ont eu une incidence relativement plus grande sur le statut de la concordance linguistique. Les patients ayant reçu plus de 50 % de leurs soins de médecins s’exprimant dans une langue mutuellement intelligible ont été considérés comme traités dans un contexte de concordance linguistique; tous les autres patients ont été considérés comme traités dans un contexte de discordance linguistique. Nous avons exclu les hospitalisations quand l’information sur la langue des médecins était manquante pour plus de 50 % des jours facturés.
Paramètres
Nous avons tenu compte des paramètres en milieu hospitalier et posthospitaliers. Les paramètres en milieu hospitalier incluaient les événements indésirables, la durée du séjour (nombre de jours entre l’admission et le congé) et les décès. Nous avons défini les événements indésirables à l’aide des indicateurs de la sécurité des patients créés par Southern et coll. (détails inclus à l’annexe 3, accessible en anglais au www.cmaj.ca/lookup/doi/10.1503/cmaj.212155/tab-related-content)30. Dans cette étude, une hospitalisation préjudiciable était assortie d’au moins 1 code diagnostique relatif à un événement indésirable défini par les indicateurs de la sécurité des patients. Les paramètres posthospitaliers incluaient les consultations aux services des urgences, les réadmissions hospitalières et les décès dans les 30 jours suivant le congé (chez les patients ayant reçu leur congé vivants).
Analyse statistique
Nous avons procédé à des analyses descriptives pour comparer les caractéristiques et les résultats chez les patients en fonction des groupes linguistiques et après stratification selon la concordance ou la discordance linguistique patient–professionnel. Nous avons mesuré l’effet de la concordance ou de la discordance linguistique au moyen d’analyses de régression logistique pour des variables binaires et utilisé une analyse de régression binomiale négative pour la durée du séjour. Nous avons appliqué des modèles distincts pour déterminer l’incidence de la concordance ou de la discordance linguistique chez les francophones et les allophones. Les patients traités dans un contexte de discordance linguistique composaient le groupe de référence dans toutes les analyses. Les analyses ajustées incluaient les variables de confusion potentielles liées à l’âge au moment de l’admission, au sexe, à l’état civil, au niveau de scolarité, au quintile de revenu, à la région géographique, au milieu urbain ou rural, au statut d’immigrant, à l’indice de comorbidité de Charlson31, au score de risque lié au diagnostic32 et à diverses échelles d’évaluation: activités de la vie quotidienne (AVQ)33, activités instrumentales de la vie quotidienne (AIVQ)34, rendement cognitif35 et mesure des changements de l’état de santé, des maladies en phase terminale, des signes et des symptômes (CHESS, pour changes in health, end-stage disease, signs and symptoms)36. Les tests statistiques étaient bilatéraux et le seuil de portée statistique était de 0,05.
Analyse de sensibilité
Étant donné que le taux de mortalité en milieu hospitalier peut affecter la durée moyenne des séjours hospitaliers, nous avons effectué des analyses de sensibilité en les répétant pour rendre compte de la durée des séjours une fois exclues toutes les hospitalisations qui se sont conclues par un décès.
Approbation éthique
L’utilisation des données pour le présent projet a été autorisée en vertu de l’article 45 de la Loi sur la protection des renseignements personnels sur la santé de l’Ontario, laquelle ne requiert pas d’examen par un comité d’éthique de la recherche.
Résultats
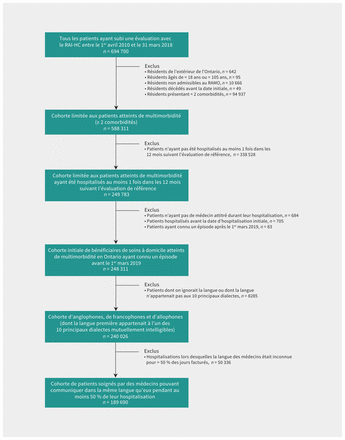
La cohorte initiale qui répondait aux critères d’admissibilité incluait 248 311 bénéficiaires de soins à domicile. Parmi les allophones, nous avons retenu les 10 groupes linguistiques les plus courants dans notre cohorte, soit l’italien (n = 8361), le mandarin (n = 3426), les langues romanes (n = 3162), indo-aryennes (n = 2286), slaves de l’ouest (n = 1567), allemandes de l’ouest (n = 1471), slaves de l’est (n = 1425), le grec (n = 1264), les langues dravidiennes (n = 1073) et l’arabe (n = 916), ce qui a écarté 21,3 % des allophones. Après exclusion des bénéficiaires dont la langue était autre ou inconnue et dont on ignorait la langue du médecin, notre cohorte finale comportait 189 690 bénéficiaires de soins à domicile (figure 1). Parmi eux, 71 913 (37,9 %) ont été hospitalisés à plusieurs reprises pendant la période de l’étude.
Diagramme de l’étude. Remarque: RAI-HC = Instrument d’évaluation de la population résidente – services à domicile, RAMO = Régime d’assurance-maladie de l’Ontario.
Le tableau 1 présente les caractéristiques de départ de la cohorte. Une majorité de bénéficiaires de soins à domicile étaient anglophones (84,1 %) et les francophones et allophones représentaient 2,7 % et 13,2 % de la cohorte, respectivement. Comparativement aux anglophones, les francophones et les allophones étaient en général plus âgés et moins susceptibles d’avoir terminé des études secondaires. Les francophones étaient plus susceptibles de vivre en zone rurale et de résider dans des quartiers au revenu moindre. Les allophones étaient plus susceptibles d’avoir immigré au Canada.
Caractéristiques des bénéficiaires de soins à domicile au départ
Le statut fonctionnel et les caractéristiques de santé de la cohorte sont présentés au tableau 2. Le fardeau des multimorbidités chroniques était similaire entre les groupes linguistiques. Toutefois, l’atteinte cognitive était plus fréquente chez les francophones et les allophones que chez les anglophones. Comparativement aux anglophones, les allophones étaient plus susceptibles des présenter des limites fonctionnelles et les francophones étaient plus susceptibles de présenter un déclin plus marqué de leur état de santé, comme en témoigne un score CHESS plus élevé.
Caractéristiques de santé et statut fonctionnel des bénéficiaires de soins à domicile
La langue parlée des médecins était manquante pour 13 251 médecins (24,3 %), ce qui a entraîné l’exclusion de 50 336 hospitalisations (21,0 %) où plus de 50 % des jours facturés par les médecins ne comportaient pas de données sur la langue. Un peu plus de la moitié des médecins (58,3 %) étaient anglophones; les autres médecins (41,7 %) étaient polyglottes. Près de la moitié des patients francophones (44,4 %) ont été traités principalement par des médecins de langue française. Seulement 1,6 % des allophones ont reçu la majeure partie de leurs soins de la part de médecins qui parlaient une langue mutuellement intelligible.
Paramètres de qualité et de sécurité des soins
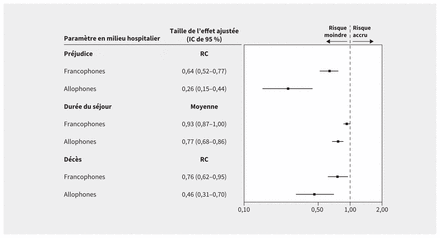
Dans les analyses de régression ajustées, les allophones traités dans des contextes linguistiquement concordants ont été moins exposés à un risque d’événements indésirables durant leur hospitalisation (rapport des cotes [RC] ajusté 0,26, intervalle de confiance [IC] de 95 % 0,15–0,44), ont eu un séjour hospitalier plus bref (moyenne ajustée 0,77, IC de 95 % 0,68–0,86) et un risque moindre de décès en milieu hospitalier (RC ajusté 0,46, IC de 95 % 0,31–0,70) comparativement aux allophones ayant reçu des soins linguistiquement discordants (figure 2). De même, les francophones traités dans un contexte de concordance linguistique étaient significativement moins susceptibles d’avoir une hospitalisation préjudiciable (RC ajusté 0,64, IC de 95 % 0,52–0,77) ou de décéder à l’hôpital (RC ajusté de 0,76, IC de 95 % 0,62–0,95) que les francophones ayant reçu des soins dans un contexte de discordance linguistique. En outre, la durée moyenne des hospitalisations a été de 7 % plus brève chez les francophones traités dans un contexte de concordance linguistique (moyenne ajustée 0,93, IC de 95 % 0,87–1,00).
Paramètres en milieu hospitalier ajustés pour les bénéficiaires francophones et allophones de soins à domicile. Les soins linguistiquement discordants forment la référence pour toutes les analyses. Les valeurs à la gauche de la ligne d’effet nul dénotent un risque moindre de préjudices (c.-à-d., consignation d’au moins un effet indésirable durant l’hospitalisation), des hospitalisations plus brèves et un risque moindre de décès chez les patients recevant des soins linguistiquement concordants; les valeurs à la droite de la ligne d’effet nul dénotent un risque plus élevé de préjudices, de séjour hospitalier plus long et de décès chez les patients recevant des soins linguistiquement concordants. Taille des effets ajustée en fonction de l’âge à l’admission, du sexe, de l’état civil, du niveau de scolarité, du quintile de revenu, de la région géographique, du milieu urbain ou rural, du statut d’immigrant, de l’index de comorbidité de Charlson, du score de risque lié au diagnostic, et de diverses échelles: activités de la vie quotidienne, activités instrumentales de la vie quotidienne, rendement cognitif et mesure des changements de l’état de santé, des maladies en phase terminale, des signes et des symptômes. Remarque: IC = intervalle de confiance, RC = rapport des cotes.
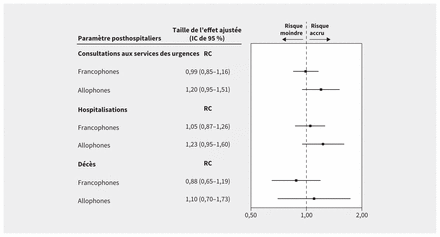
Des 189 690 patients inclus dans cette étude, 165 549 (87,3 %) ont reçu leur congé vivants. Les taux de retour aux services des urgences, de réadmissions hospitalières et de décès dans les 30 jours suivant le congé n’ont pas été significativement différents lorsqu’on comparait les francophones et les allophones ayant reçu des soins dans un contexte de concordance linguistique plutôt que de discordance linguistique (figure 3).
Paramètres posthospitaliers (dans les 30 jours après le congé) ajustés pour les bénéficiaires francophones et allophones de soins à domicile. Les soins linguistiquement discordants forment la référence pour toutes les analyses. Les valeurs à la gauche de la ligne d’effet nul dénotent un risque moindre de consultations aux services des urgences, d’hospitalisations et de décès chez les patients et de décès chez les patients recevant des soins linguistiquement concordants; les valeurs à la droite de la ligne d’effet nul dénotent un risque plus élevé de consultations aux services des urgences, d’hospitalisations et de décès chez les patients recevant des soins linguistiquement concordants. Taille des effets ajustée en fonction de l’âge à l’admission, du sexe, de l’état civil, du niveau de scolarité, du quintile de revenu, de la région géographique, du milieu urbain ou rural, du statut d’immigrant, de l’index de comorbidité de Charlson, du score de risque lié au diagnostic, et de diverses échelles: activités de la vie quotidienne, activités instrumentales de la vie quotidienne, rendement cognitif et mesure des changements de l’état de santé, des maladies en phase terminale, des signes et des symptômes. Remarque: IC = intervalle de confiance, RC = rapport des cotes.
Les modèles de régression complets pour les paramètres en milieu hospitalier et posthospitaliers sont présentés à l’annexe 4 et à l’annexe 5 respectivement, accessible en anglais au www.cmaj.ca/lookup/doi/10.1503/cmaj.212155/tab-related-content. Les analyses de sensibilité pour la durée des séjours sont présentées à l’annexe 6, accessible en anglais au www.cmaj.ca/lookup/doi/10.1503/cmaj.212155/tab-related-content.
Interprétation
Dans cette étude sur les bénéficiaires de soins à domicile admis à l’hôpital en Ontario, au Canada, nous avons constaté que les francophones et les allophones qui recevaient des soins médicaux dans un contexte de concordance linguistique étaient moins susceptibles de subir des événements indésirables, d’avoir des séjours hospitaliers plus longs et de décéder à l’hôpital comparativement aux patients ayant reçu des soins dans un contexte de discordance linguistique. Toutefois, la concordance linguistique n’a pas été associée à des différences significatives pour ce qui est des paramètres posthospitaliers (consultations aux services des urgences, réadmissions hospitalières et décès dans les 30 jours suivant le congé).
Les risques moindres d’événements indésirables et de décès en milieu hospitalier observés chez les patients recevant des soins linguistiquement concordants pourraient en partie s’expliquer par une meilleure communication patient–professionnel (p. ex., capacité d’obtenir une description des symptômes et des renseignements médicaux complets), ce qui peut aider les médecins à poser plus rapidement un diagnostic précis37,38. Les médecins qui ne peuvent pas communiquer efficacement avec leurs patients sont plus susceptibles de demander des tests additionnels (parfois superflus)39,40, ce qui pourrait entraîner un risque accru d’événements indésirables et prolonger les hospitalisations. Une communication patient–professionnel claire et efficace améliore aussi la coopération et la mobilisation des patients, ce qui est associé à de meilleurs résultats sur le plan de la santé41. Enfin, les résultats de notre étude pourraient subir l’influence des différences culturelles entre les patients et les professionnels; ces différences sont en corrélation avec la discordance linguistique et ont une incidence négative sur les soins aux patients42.
Les avantages des soins linguistiquement concordants ont été plus marqués pour les allophones que pour les francophones. Cette observation pourrait s’expliquer par les taux plus élevés de bilinguisme chez les patients francophones. Selon le Recensement canadien de 2016, 93 % des Franco-Ontariens disent pouvoir converser en anglais2. Une étude antérieure sur des bénéficiaires de soins à domicile en Ontario a aussi révélé que 7,7 % des francophones avaient de la difficulté en anglais, contre 52,9 % des allophones8. Il est probable qu’un moins grand nombre de patients francophones recevant des soins linguistiquement discordants aient fait face à une importante barrière linguistique dans leurs interactions avec les médecins qui ont tous dit pouvoir s’exprimer en anglais. En outre, même si le français n’est pas reconnu comme langue officielle en Ontario, la loi provinciale exige que des services soient fournis en français dans certaines régions (p. ex., l’est et le nord de l’Ontario)43. Ainsi, certains patients francophones pourraient avoir bénéficié de soins linguistiquement concordants dans ces hôpitaux (p. ex., personnel infirmier, personnel de soutien) même s’ils ont été soignés par des médecins anglophones.
De précédentes études ont montré que les patients qui font face à une barrière linguistique sont davantage exposés à un risque de réadmission aux services des urgences ou aux services hospitaliers44–48. Ces observations ont été attribuées à une mauvaise compréhension des directives transmises lors du congé et à la qualité des soins reçus durant les hospitalisations47,49. La plupart des études à ce sujet se sont intéressées à des populations plus jeunes aux États-Unis ou à des patients souffrant de maladies chroniques particulières44–48. Nous nous sommes intéressés aux patients âgés atteints de multimorbidités chroniques, mais nous n’avons observé aucune différence significative en ce qui concerne les résultats posthospitaliers entre les patients ayant reçu des soins linguistiquement concordants ou discordants. Cela peut être dû, au moins en partie, à des différences culturelles; p. ex., la préférence pour des soins communautaires plutôt qu’hospitaliers50, une observation que nous avions déjà faite au sujet des patients fragiles traités à domicile en Ontario51. En outre, l’effet nul observé pourrait découler de la nature complexe et multifactorielle des soins de santé administrés aux patients âgés, elle-même influencée par divers facteurs tels que les objectifs thérapeutiques des patients, leur statut fonctionnel, leur état de santé au moment du congé, et le degré de soutien qu’ils reçoivent à la maison52–54.
Limites
Nous avons obtenu la langue parlée par les patients et leur statut fonctionnel à partir des évaluations de soins à domicile. De précédentes analyses réalisées par notre groupe ont montré une concordance substantielle (κ = 0,76) entre la variable langue tirée des évaluations de soins à domicile et celle des Enquêtes sur la santé dans les collectivités canadiennes (Batista et coll., Institut du Savoir Monfort: données non publiées, 2020). Toutefois, étant donné que ces évaluations ne permettent de consigner qu’une seule langue, nous pourrions avoir surestimé la discordance linguistique, surtout chez les populations résidentes multilingues dont la langue première n’est pas l’anglais, mais qui le parlent couramment. Cette classification erronée peut avoir catégorisé à tort des cas d’hospitalisations linguistiquement discordantes, et biaisé les résultats en faveur de l’effet nul. La qualité des données recueillies au moyen du RAI-HC pourrait être affectée par la concordance ou la discordance linguistique de l’évaluation étant donné que les intervieweurs (surtout anglophones) pourraient eux-mêmes avoir fait face à des barrières linguistiques en essayant d’obtenir des renseignements des francophones et des allophones. En outre, les mesures utilisées pour estimer le statut fonctionnel au moyen du RAI-HC (p. ex., échelles AVQ, AIVQ, rendement cognitif) n’ont pas été validées dans les populations francophones et allophones.
Pour identifier les patients ayant reçu en majeure partie des soins linguistiquement concordants, nous avons calculé une moyenne pondérée du nombre de jours où ils ont reçu des soins de médecins qui parlaient leur langue première. Comme nous n’avons pas de données sur la durée ou la nature des interactions patients–médecins, notre analyse prend pour acquit que toutes les interactions patient–médecin avaient un impact égal sur les résultats chez les patients. En outre, la variable langue des médecins de l’OMCO n’a pas été validée; à ce titre, les résultats pourraient être sujets à une classification erronée. Étant donné que la langue est consignée indépendamment des résultats obtenus chez les patients, la classification erronée devrait être non différentielle, et donner des résultats biaisés en faveur de l’effet nul. Les patients interagissent avec de nombreux professionnels de la santé dont certains sont susceptibles de s’exprimer en plusieurs langues et de jouer un rôle d’interprète auprès d’autres membres de l’équipe soignante. Il n’a pas été possible de déterminer si les patients et leurs équipes soignantes communiquaient dans une langue mutuellement intelligible ou si les services d’un interprète étaient utilisés. Finalement, étant donné que les anglophones, les francophones et les allophones de notre cohorte différaient significativement sur le plan de l’âge, du statut socioéconomique et du lieu de résidence urbain ou rural, de même que sur le plan de leurs caractéristiques de santé et de leur statut fonctionnel, il est possible que des facteurs de confusion résiduels persistent.
Conclusion
Les bénéficiaires francophones et allophones de soins à domicile qui ont reçu des soins dans un contexte de concordance plutôt que de discordance linguistique durant leur hospitalisation ont obtenu de meilleurs résultats en milieu hospitalier. Les résultats ont persisté après ajustement pour tenir compte de possibles variables de confusion, ce qui suggère que les observations pourraient être attribuées à des facteurs linguistiques plutôt qu’à des différences de caractéristiques des patients. Les administrateurs hospitaliers devraient identifier les patients en situation de minorité linguistique et envisager l’application de mesures afin de leur procurer des soins linguistiquement concordants (p. ex., les orienter vers des médecins qui s’expriment dans une langue mutuellement intelligible).
Footnotes
Intérêts concurrents: Claire Kendall signale avoir reçu un appui des Instituts de recherche en santé du Canada et de la faculté de médecine de l’Université d’Ottawa. Manish Sood signale avoir reçu des honoraires de conférencier de la société AstraZeneca. Aucun autre intérêt concurrent n’a été déclaré.
Cet article a été révisé par des pairs.
Collaborateurs: Emily Seale, Michael Reaume, Ricardo Batista, Anan Bader Eddeen et Peter Tanuseputro ont contribué à la conception de l’article. Emily Seale, Michael Reaume, Ricardo Batista, Anan Bader Eddeen, Rhiannon Roberts, Emily Rhodes, Daniel McIsaac, Claire Kendall, Manish Sood, Denis Prud’homme et Peter Tanuseputro ont contribué à l’élaboration de l’étude. Rhiannon Roberts et Emily Rhodes ont coordonné l’acquisition des données. Emily Seale, Michael Reaume et Anan Bader Eddeen ont effectué les analyses des données. Emily Seale, Michael Reaume, Anan Bader et Peter Tanuseputro ont interprété les données. Emily Seale, Michael Reaume, Ricardo Batista, Anan Bader Eddeen, Rhiannon Roberts, Emily Rhodes, Daniel McIsaac, Claire Kendall, Manish Sood, Denis Prud’homme et Peter Tanuseputro ont rédigé l’ébauche du manuscrit. Tous les auteurs en ont révisé de façon critique le contenu intellectuel important, ont donné leur approbation finale pour la version destinée à être publiée et assument l’entière responsabilité de tous les aspects du travail.
Financement: Cette étude a été appuyée principalement par l’Institut du Savoir Montfort et le Programme de subventions Savoir Montfort (concours 2018–2019), subventionné par la Fondation Montfort. L’étude a aussi bénéficié de l’appui du Centre de santé individualisée Bruyère.
Partage des données: L’ensemble de données a été codé et est hébergé de façon sécuritaire par l’ICES. Des ententes sur le partage des données en empêchent l’accès général, mais l’accès pourrait être accordé aux personnes répondant à des critères d’accès confidentiel préétablis, voir https://www.ices.on.ca/DAS. Le plan de création de l’ensemble des données et le code analytique sous-jacent seront fournis sur demande par les auteurs. À noter que certains programmes informatiques pourraient reposer sur des modèles de codage ou des macros inaccessibles ou nécessitant des modifications.
Déclaration d’intérêts: Cette étude a bénéficié du soutien de l’ICES, qui reçoit une subvention annuelle du ministère de la Santé et des Soins de longue durée (MSSLD) de l’Ontario. Certains éléments de ce document se fondent sur des données et des renseignements compilés et fournis par le ministère ontarien de la Santé (MOS). Les analyses, conclusions, opinions et énoncés exprimés aux présentes n’engagent que leurs auteurs et ne reflètent pas nécessairement ceux des sources de financement ou de données; aucun appui n’est sous-entendu ni ne devrait être inféré. Ce document en tout ou en partie se fonde sur des données ou des renseignements compilés et fournis par le ministère Immigration, Réfugiés et Citoyenneté Canada (IRCC), en date de 2018. Toutefois, les analyses, les conclusions, les opinions et les énoncés exprimés aux présentes n’engagent que leurs auteurs et non IRCC. Des éléments de cet article se fondent sur les données et les renseignements fournis par l’Institut canadien d’information sur la santé (ICIS). Toutefois, les analyses, les conclusions, les opinions et les énoncés exprimés aux présentes n’engagent que leurs auteurs et non l’ICIS. Cette étude utilise des données adaptées du profil du Recensement 2016 de Statistique Canada. Cela ne constitue pas un appui de Statistique Canada à cet article.
- Accepted June 8, 2022.
This is an Open Access article distributed in accordance with the terms of the Creative Commons Attribution (CC BY-NC-ND 4.0) licence, which permits use, distribution and reproduction in any medium, provided that the original publication is properly cited, the use is noncommercial (i.e., research or educational use), and no modifications or adaptations are made. See: https://creativecommons.org/licenses/by-nc-nd/4.0/